|
|
|
ОБСТЕЖЕННЯ ТА ОЦІНКА СТАНУ ЗДОРОВ’Я
ЛЮДИНИ Електронний підручник |
|
||||||||||||||||||||||||||||||||||||||||||||||||
|
3. ДІАГНОСТИКА ТА МОНІТОРИНГ СТАНУ СЕРЦЕВО-СУДИННОЇ
СИСТЕМИ. ЕКГ-ДІАГНОСТИКА В ПРАКТИЦІ СЕСТРИ МЕДИЧНОЇ БАКАЛАВРА |
|||||||||||||||||||||||||||||||||||||||||||||||||||
|
ТЕОРЕТИЧНА КОНКРЕТИЗАЦІЯ ЗНАНЬ.
ВІДПОВІДІ НА КОНТРОЛЬНІ ЗАПИТАННЯ 3.1. Електрокардіографія (ЕКГ) 3.2. Добове моніторування за Холтером 3.5. Полікардіографія, сфігмографія 3.6. Ультразвукова
діагностика серця. Доплерографія 3.7. Черезстравохідна електрокардіостимуляція.
Визначення швидкості кровотоку 3.8. Радіоізотопна
діагностика ПРАКТИЧНА РОБОТА СТУДЕНТІВ
ПІД КЕРІВНИЦТВОМ ВИКЛАДАЧА Практичний навик 1.
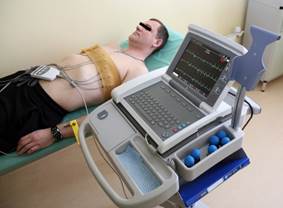
Підготовка пацієнта та техніка виконання ЕКГ
Метод графічної реєстрації електричних явищ, що
виникають під час роботи серця
називається (далі – ЕКГ).
Отримати необхідні дані можна з поверхні тіла обстежуваного, попередньо
прикріпивши 10 електродів або спеціальних присосок і манжеток. Під час
проведення діагностики людина має перебувати в положенні лежачи. Електрокардіографія – це інформативний метод діагностики,
що дозволяє визначити правильність ритму серцевих скорочень, тому
використовується для обстеження пацієнтів, які страждають аритмією. Також
завдяки цим дослідженням можна визначити розвиток ішемічної хвороби серця.
Сама діагностична процедура займає не більше 10 хвилин. Показання до проведення електрокардіографії: Існують додаткові електрокардіографічні
методи дослідження серця – це електрокардіографія за Холтером (добовий моніторинг електричної активності
серця) і електрокардіографія з фізичним навантаженням. Ці методи
застосовуються для проведення детальної діагностики. Під час електрокардіографії
з фізичним навантаженням відстежують стан пацієнта під час занять на
велотренажері або біговій
доріжці.
Обстеження дає можливість спостерігати функцію серця протягом декількох днів – до
3-х діб. Метод застосовують для виявлення пароксизмів тахікардії, аритмії.
ЕКГ фіксує епізоди ішемії під час сну і неспання. Суть моніторування за Холтером – постійний запис імпульсів серця в нічні та
денні години. Під час дослідження датчики приєднують до грудної клітки.
Апарат носять на ремінці, прикріпленому до пояса або плеча. Упродовж
дослідження пацієнт веде щоденник дій, записує час появи болю. Лікар зіставляє зміни на ЕКГ зі станом людини – спокоєм або фізичним навантаженням.
За допомогою Холтерівського моніторування можна виявити
зміни, які не вдається виявити на кардіограмі, знятої в спокої, коли у
пацієнта не було болю.
Методика «велосипеда» дає уявлення про роботу серця під час фізичного навантаження.
Поки пацієнт крутить педалі або крокує біговою доріжкою, апарат знімає
кардіограму, фіксує тиск крові. В результаті метод визначає працездатність
серця. Головна мета тредміл – тесту – відмінність стенокардії напруги від
болю в ділянці серця іншого походження.
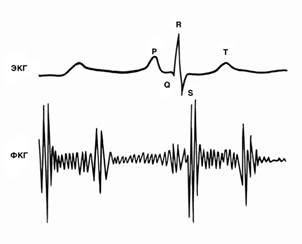
Метод заснований на графічному записі шумів (звуків)
(мал. 2), що виходять від
функціонуючого серця. Запис проводять за допомогою
мікрофона, підсилювача звуку, системи частотних фільтрів і
апарату-реєстратора. Процедуру проводять у разі аритмій і вад серця.
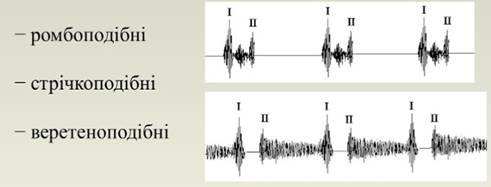
Мал. 2. Форми шумів за
фонокардіографією
Полікардіографія (далі
– ПКГ) – метод одночасної реєстрації ЕКГ, ФКГ і сфігмограми сонної артерії
для вивчення фазової структури серцевого циклу. Сфігмографія – це графічна реєстрація
коливань артеріальної стінки, що виникають у разі поширення судинами хвилі
підвищеного тиску. Механічні
коливання стінки артерій за допомогою спеціальних датчиків перетворюються в
електричні. Останні реєструють на сфігмографі або будь-якому електрокардіографі. Сфігмограма
– крива, що відображає механічні коливання артеріальної стінки. Розрізняють
центральні й периферичні сфігмограми. До центральних відносяться сфігмограми
сонних, підключичних артерій і дуги аорти, до периферичних – стегнової, променевої
й ліктьової артерій, а також об'ємні сфігмограми верхніх і нижніх кінцівок. Метод
сфігмографії має важливе значення для вивчення функціонального стану
артеріальних судин. Швидкість поширення пульсової хвилі залежить від величини
артеріального тиску (головним чином мінімального), в'язкості крові, стану
навколишніх тканин, тонічної напруги гладкої мускулатури стінок артерій. Зі
збільшенням артеріального тиску, в'язкості крові, тонічної напруги
мускулатури стінок артерій швидкість поширення пульсової хвилі збільшується.
Під час аналізу сфігмограми звертають увагу на форму пульсових кривих, їхню
амплітуду, крутість підйому, спуска кривих, виразність інцізури, дикротичної
хвилі. Мінливість форми сфігмограм залежить від сили серцевих скорочень,
обсягу крові, що викидається серцем, тонусу судинних стінок. Під впливом
м'язової роботи швидкість поширення пульсової хвилі збільшується.
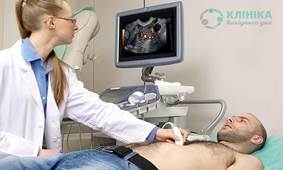
Ультразвукова діагностика серця. Один з методів
дослідження серця, який дозволяє побачити не тільки будову органу, але й
кровотік у ньому, а також стан міокарду та клапанного апарату. Достовірність результатів, отриманих під час ультразвукової діагностики, досягає 90%. Ультразвукове дослідження серця дозволяє визначити:
При показаннях ультразвукову діагностику серця проводять не тільки дорослим, але й дітям.
Перевагою цієї процедури є не тільки інформативність,
але і безболісність. Обстежуваному необхідно роздягнутися, лягти на кушетку
біля діагностичного апарату. На певні точки грудної клітки пацієнта лікар
встановлює датчики і починає дослідження. Процедура займає
не більше 20 хвилин. Доплерографія – за
допомогою ультразвукової діагностики (далі – УЗД) досліджують не тільки
міокард і клапани, але й судини серця. Один з режимів, кольорова
доплерографія, дозволяє побачити рух крові в коронарних артеріях і всередині
серця. Методом дуплексного сканування лікар визначає швидкість кровотоку в
порожнині шлуночків. За патології клапанів на екрані видно регургітацію –
зворотну течію крові. Доплерографія виявляє захворювання великих і вузьких
судин, найменші зміни серцевих клапанів. Для проведення
такого дослідження використовують
багатофункціональну високоякісну
апаратура, що посилена доплер ефектом.
Перевага доплерографії – відсутність шкідливого впливу рентгенівських променів. Ця
процедура не викликає дискомфорту у пацієнта під час обстеження. Застосовують
для судин різної локалізації, найчастіше для судин головного мозку, шиї та
нижніх кінцівок, бо вони схильні до тромбозу та атеросклерозу. Показаннями до проведення дослідження є:
Доплерографія судин дозволяє визначити ранні ураження артерій і вен, їх тонус і
швидкість кровотоку по ним. За допомогою цієї процедури можна виявити наявність атеросклеротичних бляшок і тромбів.
Лазерна доплерівська флоуметрія Лазерне зондування капілярів, що дозволяє оцінити
мікроциркуляцію крові в органах. Після реєстрації даних спеціальна
комп’ютерна програма аналізує отриману інформацію і формує протокол
дослідження.
Черезстравохідну електрокардіостимуляцію
використовують для
діагностики аритмії та серцевої недостатності, спровокованої ішемією серця.
Через рот пацієнта вводять тонку гнучку трубку, яку встановлюють у стравоході
на рівні передсердь. Для зменшення блювотних позивів застосовують місцеву
анестезію кореня язика. Через трубку лікар подає електричні розряди, що
нормалізують серцевий ритм. За необхідності пацієнту вводять атропіну
сульфат, що поліпшує провідність серця.
Тест припиняють у разі, якщо навантаження
перестає відповідати фізичним можливостям органу. Визначення
швидкості кровотоку – часу, необхідного для проходження кров'ю певного
шляху в серцево-судинній системі. Найбільш зручним і фізіологічним є
оксігемометричний метод. Він дозволяє визначити час руху крові на ділянці
легенів. Для цих цілей використовують оксігемограф або оксігемометр. Випробуваному пропонують зробити три глибоких
вдихи й видихи, а потім затримати дихання. Через кілька секунд насичення
артеріальної крові киснем знижується. Після першого вдиху по закінченні
затримки дихання воно якийсь час ще продовжує знижуватися, а потім швидко
відновлюється до вихідного рівня. Час від початку першого вдиху до початку підйому
насичення крові киснем є мірою швидкості кровотока на ділянці легені – вухо,
його можна виміряти за допомогою секундоміра або розрахувати за
оксігемограмою. Дослідження проводять тричі з інтервалами часу для відпочинку
не менш 5 хв. Під впливом дозованої м'язової роботи швидкість
кровотоку збільшується.
Передбачає введення ізотопу, який накопичується в
серці та дозволяє відобразити стан органу. В нормально функціонуючих і
уражених ділянках серцевого м’яза ізотопи накопичуються неоднаково, що і
дозволяє оцінити стан міокарда. Також використовують для оцінювання стану
шлуночків.
Реографія – графічна реєстрація кровотоку в органах і їх тканинах, що
реєструється у вигляді кривої. Проводять за підозри на захворювання судин головного мозку, серця, легенів і печінки. Осцилографія – графічна
реєстрація величини й форми осциляції артеріальної
стінки під впливом мінливого тиску в манжеті. Запис осцилограми здійснюється
на осцилографі, що складається з манжетки, мареєвської капсули, ртутного
манометра й пишучого пристрою. На осцилограмі реєструють хвилі коливань
артерій, за якими можна визначити систолічний, діастолічний й середній тиск,
а також розрахувати осциляторний індекс. На осцилограмі осциляторному індексу
відповідає найбільша осциляція, яку вимірюють у міліметрах. Метод артеріальної осцилографії дозволяє
реєструвати рівень артеріального тиску (максимального, мінімального й
середнього) і судити про ступінь еластичності судин. Перевага осцилографії й
осцилометрії в порівнянні зі звичайним виміром артеріального тиску – це
можливість визначення величини середнього тиску. Зміна середнього тиску свідчить про неадекватну
реакцію серцево-судинної системи: збільшення осцилометричного індексу є
показником зниженого тонусу артеріальної стінки, зменшення – підвищеного.
Результати будь-якої діагностичної процедури має розшифровувати лікар, який і буде визначати
тактику лікування пацієнта. Лікування захворювань серця входить у компетенцію
кардіолога і кардіохірурга. У разі захворювання судин необхідна допомога
флеболога, невролога, ангіолога і кардіолога.
Реєстрація та аналіз ЕКГ https://www.youtube.com/watch?v=16P0uuZK1CA Частіше на практиці використовують 12
ЕКГ-відведень: 3-и стандартних, 3-и посилених однополюсних від кінцівок і
шість грудних. Реєстрація стандартних відведень – вони двополюсні
– реєструють попарно різницю потенціалів 3-ох кінцівок: I відведення – різниця потенціалів від правої
(негативний електрод) - лівої руки (позитивний електрод); II відведення – від правої руки (негативний електрод) і лівої ноги
(позитивний електрод); III відведення – від лівої руки (негативний
електрод) – лівої ноги (позитивний електрод); Посилені однополюсні відведення від кінцівок (aVR, aVL, aVF), запропоновані
Гольдбергером. Для запису цих відведень активний (+) електрод
послідовно розміщається на правій руці (aVR),
на ліву руку (aVL) і лівій нозі (aVF). На негативний полюс електрокардіографа
подається сумарний потенціал із двох вільних від активного електрода
кінцівок. Отже, ці відведення реєструють різницю потенціалів між однієї з
кінцівок та середнім потенціалом двох інших. Усі шість відведень від кінцівок складають єдину
систему: відбивають зміни сумарного вектора серця у фронтальній площині,
тобто. відхилення угору чи вниз, вліво чи вправо.
Грудні відведення – це однополюсні відведення, запропоновані Вільсоном. Вони
реєструють різницю потенціалів між активним (+) електродом, вміщеним у суворо
певні точки над грудною стінкою і (–) об'єднаним електродом Вільсона. Останній утворюється під час поєднання
трьох кінцівок (правої руки, лівої руками і лівої ноги) і має потенціал,
близький до нуля. Грудні відведення
позначають літерою V, вказавши
номер позиції активного електрода,
визначеного арабською
цифрою. Позиції
активного електрода під
час запису грудних відведень:
Відведення V1–V2, наближені
до правих відділів серця, називаються правими грудними і більше чутливі до
змін електричних процесів у правому серці. Відведення V5–V6, розташовані ближче один до лівого шлуночка, переважно
відображають зміни у цьому відділі серця. У разі вогнищевого ураження зміни
передньоперегородкової зони лівого шлуночка відображені у відведеннях V1–V3, області верхівки – у
відведеннях V4 і передньобокової
стінки шлуночка у відведеннях V5–V6. Додаткові
відведення. Можливості електрокардіографії можуть бути
істотно розширені реєстрацією додаткових відведень, необхідність у яких
виникає за недостатньої інформативності 12 загальноприйнятих відведень. Існує
велика кількість додаткових відведень. Наприклад, у діагностиці
задньо-базальних і задньобічних інфарктів міокарда корисними можуть стати
вкрай ліві грудні відведення V7–V9.
Для запису цих відведень активний електрод встановлюється відповідно по
задній підпахвинній, лопатковій і паравертебральній лініях на горизонтальному
рівні електродів V4–V6. У клінічній практиці широкого розповсюдження
набули відведення за Небом. Це двополюсні відведення, які фіксують різницю
потенціалів між двома точками, які лежать на поверхні грудної клітки.
Відведення Dorsalis (D) – активний
(+) електрод поміщається лише на рівні верхівки серця по задній підпахвинній
лінії, (–) електрод – у II міжребір՚ї у правого краю груднини.
Відведення Anterior (A) – активний
(+) електрод – в ділянці верхівкового поштовху, (–) електрод – у II міжребір՚ї
у правого краю груднини. Відведення Inferior (J) – активний (+) електрод – в ділянці верхівкового поштовху, (–)
електрод лише на рівні верхівки серця по задній підпахвинній лінії. Відведення за Небом застосовуються для діагностики
вогнищевих змін міокарда у ділянці задньої стінки (відведення D), передньобокових (відведення A) і верхніх відділів передньої стінки
лівого шлуночка (відведення J). Методика
запису електрокардіограми
Попередня підготовка: 1. Привітатись з пацієнтом, представитись; 2. Пояснити мету і хід обстеження, отримати згоду. Основні етапи
виконання: 1. Руки вимити з милом, висушити одноразовим
рушником, обробити антисептиком за стандартною методикою. 2. Запропонувати пацієнту набути звичайного
положення – лежачи на спині. Дихати рівно, неглибоко. 3. Накласти електроди. Для поліпшення якості
запису ЕКГ необхідно забезпечити добрий контакт електродів зі шкірою.
Зазвичай це досягається застосуванням марлевих прокладок між шкірою та електродами,
змоченими 5–10% розчином хлористого натрію чи спеціальних струмопровідних
паст. За необхідності у місцях накладення електродів попередньо знежирити
шкіру. Що стосується значної волосистості – ці місця змочують мильним
розчином. На внутрішню поверхню передпліччя і гомілок у
нижній третині накладають пластинчасті електроди, закріплюючи їх гумовими
стрічками. На груди встановлюють один (чи кілька за багатоканального запису)
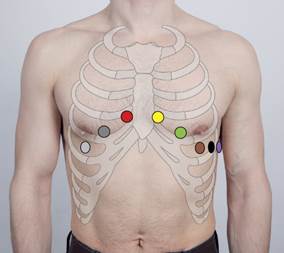
грудні електроди, які/який фіксують гумовою грушею-присоскою. 4. Підключити електроди до електрокардіографу.
Кожен електрод сполучається з електрокардіографом відповідним дротом шланга
відведень, у яких загальноприйнятий колір маркування. До електроду, що на
правій руці, приєднують провід, маркірований червоним кольором; на ліву руку –
жовтим, на праву ногу – чорний; ліву ногу – зелений. Грудний електрод з'єднують з кабелем, позначеним
білим кольором. При багатоканальному записі з одночасною реєстрацією всіх
шести грудних відведень до електроду в позиції V1 підключають провід з наконечником, V2 – з жовтим, V3 – з
зеленим, V4 – з коричневим, V5 – з чорним, V6 – з синім чи фіолетовим. 5. Заземлити електрокардіограф. 6. Увімкнути апарат в мережу. 7. Записати контрольний мілівольт. Реєстрації ЕКГ
має передувати калібрування посилення, що дозволяє стандартизувати
дослідження, тобто оцінювати і порівнювати під час динамічного спостереження
амплітудні характеристики. І тому важелем перемикача відведень «0» на
гальванометр електрокардіографа натисканням
спеціальної кнопки подається
стандартне калібрувальне напруження в один мілівольт.
Бажано проводити калібрування запису у кінці знімання ЕКГ. 8. Обрати швидкість руху паперу. Сучасні
електрокардіографи можуть реєструвати ЕКГ на різних швидкостях стрічки: 12,5;
25; 50; 75 і 100 мм/с. Обрану швидкість встановлюють натисканням відповідної
кнопки на панелі управління. Найзручніша для подальшого аналізу ЕКГ швидкість
50 мм/с. Меншу швидкість (зазвичай 25 мм/с) використовують для виявлення і
аналізу аритмії, коли потрібен тривалий запис ЕКГ. 9. Записати ЕКГ. Реєстрація ЕКГ складається з
послідовного запису електрокардіографічних відведень, що роблять, повертаючи
ручку перемикача відведень. У кожному відведенні записують щонайменше 4-х
циклів. а) Запис стандартних відведень виконують під час
положення перемикача відведень у позиціях I, II і III. Прийнято III
стандартне відведення реєструвати додатково за затримки дихання на глибокому
вдиху б) Запис однополюсних посилених відведень від
кінцівок здійснюється з допомогою тих же електродів і заодно їх розташування,
такого ж як стандартних відведень. У позиції перемикача відведень I записують відведення aVR, II – aVL, III – aVF. в) Запис грудних відведень. Перемикач відведень
переводять у позицію V. Реєстрацію кожного відведення виконують, переміщуючи
послідовно грудний електрод з положення V1
до V6 (див. вище). г) Запис відведень за Небом. Ці додаткові
відведення реєструються за допомогою пластинчастих електродів, які переносять
з кінцівок на груди. У цьому електрод з боку руки (червоний маркований
провід) переміщають у II міжребер՚я до правого краю груднини; з лівої
ноги (зелене маркування дроту) – в позицію грудного відведення V4 (верхівка серця); з лівої руки
(жовте маркування дріт) – на тому ж горизонтальному рівні з задньої
підпахвинної лінії. У положенні перемикача відведень I реєструю відведення D, II – A, III – J. Перед записом ЕКГ чи потім після його закінчення на
стрічці вказують дату проведення дослідження (за екстрених ситуацій фіксують
час), прізвище, ім'я, по батькові хворого, його вік. Формування
елементів нормальної ЕКГ і його характеристика Зубець Р
– передсердний комплекс, який показує процес деполяризації передсердь. В
нормі його тривалість не більше 0,10 с, амплітуда – не менше 0,5–2,5 мм. Полярність зубця Р різна у різних відведеннях: I,
II, aVF, V3–V6 завжди позитивна, аVR
завжди негативний. У III відведенні зубець Р може бути позитивний, двофазним (+,–) або негативний. У
відведеннях V1, 2 – двофазним, у
відведенні аVL – позитивним,
двофазним або негативним. Сегмент P–Q
– відрізок ізоелектричної лінії між кінцем зубця Р і початком комплекса QRS – що відображає деполяризацію А–V вузла. Інтервал P–Q
відповідає часу передсердно-шлуночкового проведення збудження від синусового
вузла до першого зубця комплексу QRS.
Тривалість інтервалу P-Q становить
0,12–0,20 с. Комплекс QRS
– шлуночковий, що формується у процесі деполяризації шлуночків. Тривалість
комплексу складає 0,06–0,10 с. Зубець Q
(перший негативний зубець шлуночкового комплексу) може реєструватися в
відведеннях I, II, III, aVL aVF, aVR.
Його присутність має обов'язково бути у відведеннях V4–V6. Наявність цього зубця в відведеннях V1–V3 є ознакою патології. Критерії нормального зубця Q: 1) тривалість трохи більше 0,02 с,
2) глибина не більше 25% амплітуди зубця R
у тому ж відведенні (окрім
відведення aVR, де у нормі може реєструватися комплекс
виду QS чи
Qr). Зубець R (позитивний
зубець комплексу QRS) може бути відсутній
у відведеннях aVR, aVL (за вертикального положення електричної осі серця) й у відведенні V1. Амплітуда зубця R не більше 20 мм у стандартних
відведеннях від кінцівок і 25 мм у грудних. Загальна тривалість комплексу QRS, що становить час
внутрішньошлуночкової провідності, становить 0,07–0,1 с. Сегмент S–T
– лінія від кінця шлуночкового комплексу до початку зубця Т. Він відповідає
періоду повного відновлення міокарда шлуночків. У цьому різниця потенціалів у
серцевому м'язі відсутня, або дуже мала. Тому сегмент S–T перебуває в ізолінії, або злегка зміщений щодо неї. У
відведеннях від кінцівок і лівих грудних у нормі зустрічається зміщення
сегмента S–T донизу й вгору від
ізолінії на відстань не більш 0,5 мм. У правих грудних відведеннях
допускається зміщення угору на 1,0–2,0 мм. Зміщення вниз сегмента S–T у лівих грудних відведеннях не
буває. Зубець T
є відображенням процесу швидкої кінцевої реполяризації міокарда шлуночків.
Полярність зубця Т переважно
відведень збігаються з полярністю головного зубця комплексу QRS. Зубець Т у відведеннях І,II,aVF,V2
– V6 завжди позитивний, в аVR
завжди негативний. У III стандартному відведенні може бути позитивним,
ізоелектричним, двофазним, і негативним. Амплітуда зубця Т в відведеннях V5 – V6
становить 1/3–1/4 висоти зубця R. У
відведеннях V4 (V3) вони можуть досягати 1/2 амплітуди
зубця R. Зазвичай, у відведеннях
від кінцівок вона перевищує 5 – 6 мм, в грудних – 15–17 мм. Інтервал Q–T
– електрична систола серця. Цей показник вимірюють за відстанню від початку
шлуночкового комплексу до остаточного зубця Т. Включаючи у собі зубець Т,
систолічний показник показує зміни фази реполяризації шлуночків. На
тривалість інтервалу Q–T впливають
також частота серцевих скорочень тощо. Систолічний показник оцінюють порівнянням
фактичної величини з належною. Належну величину можна розрахувати за формулою
Базета. Інтервал Q–T нормальний,
якщо його фактична величина не перевищує належну більш ніж 0,04 с. Зубець U. Єдиного погляду походження цього зубця
ЕКГ немає. Появу його пов'язують із потенціалами, що виникають у разі
розтягнення міокарда шлуночків під час швидкого наповнення, з реполяризацією
сосочкових м'язів, волокон Пуркиньє. Це тільки невеликий за амплітудою позитивний
зубець, що йде через 0,02–0,03с за зубцем Т.
Частіше його вдається зареєструвати у відведеннях II, III, V1–V4. Заключний
етап: вимити і висушити руки, обробити антисептиком, зробити записи в
медичній документації. ЗАВДАННЯ
1.
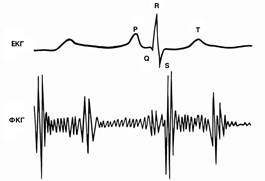
Результати яких функціональних досліджень зображені на плівці?
ЗАВДАННЯ
2.
Яке захворювання серцево-судинної
системи виявляють на ЕКГ?
ЗАВДАННЯ
3.
Які порушення ритму виявлено на ЕКГ?
ЗАВДАННЯ
4.
Які зміни виявляють на ЕКГ?
|
|||||||||||||||||||||||||||||||||||||||||||||||||||