|
|
ХІРУРГІЯ ВЕТЕРИНАРНОЇ
МЕДИЦИНИ Електронний посібник |
||||||||||||||||||
|
|
|||||||||||||||||||
|
13.2.1. Клінічні ознаки виразок Змертвіння (necrosis) — це місцеве відмирання окремих клітинних
комплексів, тканин і органів у живому організмі. Відмирання як нормальне
фізіологічне явище властиве клітинам і тканинам організму впродовж усього
його життя. У здоровому організмі як людини, так і тварини постійно
відбуваються процеси руйнування і регенерації клітин.
Причини розвитку некрозів
можуть бути різними як прямі (зовнішній вплив високих і низьких
температур, дія хімічних речовин, випромінювання, механічні травми тощо), так
і непрямі (циркуляційні розлади живлення клітин і тканин різної
етіології). Основними причинами циркуляційних розладів живлення клітин і
тканин є порушення артеріального і венозного кровотоку, лімфообігу, іннервації;
некроз може розвиватися як наслідок системних розладів гемодинаміки. Змертвіння тканин може розвиватись як гостро,
так і хронічно. Швидкий прояв некрозу настає за порушень припливу
артеріальної крові, значно повільніший — при мікроциркуляційних
розладах та іннервації. Основними причинами гострого порушення
артеріального кровообігу є ураження магістральних судин, тромбоз і емболія. Циркуляційні
гострі і хронічні некрози мають певну стадійність.
Спочатку розвивається стадія функціональних розладів (гострі болі,
зникнення периферичного пульсу, похолодання тканин та їх блідість), потім
настає стадія органічних змін (втрата тактильної й больової
чутливості, обмеження функціональної активності) і закінчується некротичною
стадією (картина некрозу). Серед основних видів некрозу розрізняють сухий
(коагуляційний) некроз і відповідно суху гангрену
(тканинний субстрат перетворюється на щільну суху масу) і вологий (колікваційний) некроз і відповідно вологу гангрену
(тканини набухають і розріджуються). Розвиток сухого некрозу залежить від
багатьох причин: виділення вологи в середовище, що оточує некротичний фокус
(висихання), припинення припливу крові й знекровлення некротичної ділянки,
специфічного впливу мікробних токсинів та інших чинників. Вологий некроз розвивається при надлишку
вологи у змертвілому осередку та неможливості її висихання за певних умов або
зумовлений гідрофільністю колоїдів уражених тканин, які притягують рідину із
сусідніх ділянок.
Гангрена (gangraena; від грец. gangraina — роз'їдаюча виразка) — одна із форм некрозу тканин і органів з
наступною функціональною та структурною зміною їх під впливом зовнішнього
середовища. У її патогенезі головну роль відіграє судинний фактор — порушення
кровообігу. Як і всі види некрозу, гангрена може бути сухою і вологою. Суха гангрена. Змертвілі тканини зменшуються в
об'ємі, зморщуються, твердіють, набувають темно- або чорно-бурого кольору, що
залежить від пігменту крові та продукту його розпаду під час контакту з
повітрям. Особливістю гангрени є те, що вона може розвитися виключно в
тканинах і органах, що контактують із зовнішнім середовищем (гангрена шкіри,
гангрена вимені, гангрена сім'яного канатика).
Волога гангрена ускладнюється
гнильним розпадом тканин під дією мікроорганізмів і аутолітичних змін. При цьому відбувається
процес, подібний до трупного розпаду тканин, — септична гангрена. Симптоми. При сухому
некрозі відсутні як ознаки місцевої загальної реакції організму, так і ознаки
інтоксикації. Характерним проявом є поступове підсихання змертвілих тканин та
зменшення їх об'єму (муміфікація) з утворенням чіткої демаркаційної лінії.
Відзначається зміна кольору тканин від збліднення до почорніння. При вологому некрозі розвивається набряк, запальна
реакція, збільшення органів в об'ємі. Навколо осередків некрозу виражена
гіперемія, наявність пухирів, наповнених прозорою або геморагічною рідиною,
із дефектів шкіри витікає каламутний ексудат. Змертвілі тканини
перетворюються на м'яку розплавлену масу брудно-зеленого або буро-зеленого
кольору, яка виділяє сморідний запах. У тварин розвиваються всі ознаки
інтоксикації. Лікування некрозу
визначається особливостями етіологічних факторів. Загальним під час лікування
некрозу є розріз — некротомія і оперативне
видалення змертвілої ділянки — некректомія. За
чітко вираженої межі відторгнення муміфіковані тканини відокремлюють у
місцях, де вони фіксовані, без порушення грануляції в ділянках самовільного
відторгнення. При вологій гангрені
операцію проводять, не чекаючи виразної появи демаркації, із застосуванням
анестезії та спинення кровотечі. Розрізи виконують
у межах життєздатних тканин на деякій відстані від ділянки з помітними
явищами розпаду. При сухому некрозі його поверхню частково закривають швами;
при вологому змертвінні залишають відкритою. Застосовують ті самі лікарські
засоби, що й при загоєнні ран. При вологому змертвінні доцільно
використовувати висушувальні засоби у формі
порошку: дерматол, суміш порошків калію перманганату і борної кислоти, ксероформ,
цинку оксид та ін. Оперативне
лікування при гнійно-некротичному процес Виразкою (ulcus) називають дефект шкіри або слизової оболонки, а
часто і глибше розміщених тканин, що виник унаслідок їх змертвіння. Причинами
утворення виразки можуть бути: механічні ушкодження (тертя, тиск, розтяг
тощо); наявність у рані сторонніх тіл і мертвих тканин; розлад крово- і лімфообігу тканин у ділянці ушкодження
(емболія, тромбоз, здавлювання судин набряком); розвиток гнійної або
специфічної інфекції; поверхневий розпад пухлин; трофічні розлади внаслідок
порушень функції нервової системи.
Утворенню виразок сприяє також зниження
опірності захисних сил організму внаслідок виснаження, незадовільних умов
годівлі та утримання, значної втрати крові, гіповітамінозу, порушення обміну
речовин, ендокринних розладів, інфекційних захворювань тощо. Дегенеративні
процеси, прогресуючи, можуть сповільнити загоєння дефекту, а в разі
переважання їх над регенеративними процесами призводять до збільшення
дефекту. Виникненню кожної виразки передує змертвіння
ділянки шкіри або слизової оболонки і прилеглих тканин на різну глибину. У
результаті демаркаційного процесу змертвіла ділянка зазнає відторгнення, а на
її місці залишається дефект, який заповнюється грануляціями. Перетворення
дефекту на виразку відбувається під час порушень нормальної життєздатності
тканин. При цьому виникають несприятливі умови для регенерації. Процес загоєння виразок залежить від дії
причинного фактора і загального стану організму,
від їх розміру, локалізації та інших чинників. За походженням виразки поділяють на первинні (ідіопатичні), що виникають унаслідок дії зовнішніх причин
(опік, відмороження, удар, тривалий тиск або тертя), і вторинні
(симптоматичні) виразки, які розвиваються внаслідок основного інфекційного
захворювання (сап, ящур, туберкульоз та ін.) або різних
пухлин. За співвідношенням регенеративних і
дегенеративних процесів виразки поділяють на прості, атонічні та прогресуючі;
за клінічним перебігом, формою, розміром — на круглі, овальні, неправильної
форми, поверхневі, глибокі, синуозні (з підритими
краями), з гладенькими й змозоленими краями та ін.
Крім того, виразки за причиною виникнення поділяють на опікові, пухлинні, декубітальні, трофічні, некробактеріозні
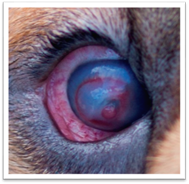
та ін. 13.2.1. Клінічні ознаки виразок Кожному виду виразок властиві ті чи інші
клінічні ознаки, які характеризують стан зовнішнього покриття виразок, їх
розмір, характер ексудату, зміни у прилеглих тканинах.
Периферійні ділянки виразок бувають рівними й
нерівними, м'якими, твердими або змозолілими. Вони
можуть поступово переходити у дно виразки або бути підритими. Дно виразки
буває поглибленим, кратероподібним, рівним або
опуклим. Виразки мають різну форму: круглу, овальну, неправильну, їхні
розміри коливаються від дуже малих до великих. З виразок виділяється ексудат:
серозний, гнійний, іхорозний. Тканини, які оточують
виразку, можуть бути в стані набряку, запальної припухлості або склерозу. Первинні виразки
найчастіше виникають унаслідок ускладнення інфекцією пролежнів, опіків, ран та інших дефектів тканин. Вони мають різну
форму та клінічні ознаки. Вторинні виразки здебільшого невеликі,
утворюються на слизових оболонках внутрішніх органів, ендокарді. Вони мають
характерний для певного інфекційного захворювання зовнішній вигляд. Проcта виразка характеризується повільним загоєнням, у ній
регенеративні процеси переважають над дегенеративними. Краї виразки пологі,
мають добре виражену епітеліальну облямівку у вигляді рожевого рубчика. Дно
виразки плоске, вкрите грануляціями рожево-червоного кольору з рівномірною
зернистістю. Грануляції бувають вкриті тонким шаром гнійного ексудату.
Припухлості тканин навколо виразки не відмічається або вона слабо виражена.
Площа простої виразки поступово зменшується і після загоєння на її місці
залишається рубець. Прогресуюча
виразка невпинно збільшується у розмірах унаслідок розпаду прилеглих тканин. Процеси
дегенерації в ній домінують над регенеративними, грануляції руйнуються. Краї
прогресуючих виразок нерівні, без епітеліальної облямівки, мають осередки
розпаду тканин. Прилеглі до виразки тканини перебувають у стані набряку й
запалення. Дно її вкрите шаром ексудату брудно-жовтого кольору. Атонічна виразка характеризується тим,
що її розміри впродовж тривалого часу (місяці, роки) не змінюються, вона не
має тенденції до загоювання, процеси регенерації й дегенерації в ній
урівноважені. Прості, прогресуючі та атонічні виразки, мають
особливості клінічних ознак залежно від загального стану організму,
етіології, локалізації, ускладнені тощо.
Внаслідок, розвитку інфекції виникає запальна
виразка. Для неї характерна наявність запального інфільтрату. Тканини навколо
виразки припухлі, напружені й болючі. Дно виразки вкрите яскраво-червоними
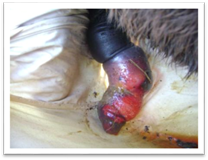
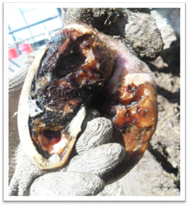
грануляціями під час значного нагноєння. Гангренозна виразка виникає за вологої гангрени
суміжних тканин і швидко збільшується. Поверхня її вкрита мазкою
безструктурною масою тканин, що розпалися. Виділення виразки має сморідний
запах, грануляцій немає. Гангренозна виразка виникає при некробактеріозі,
анаеробній інфекції, відмороженнях, сепсисі. Поряд
із місцевими патологічними спостерігається і тяжкий загальний стан
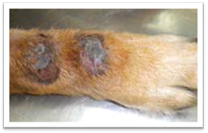
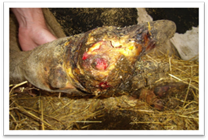
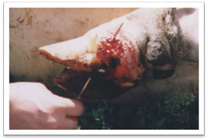
Декубітальна виразка, або пролежень, утворюється
під час довготривалого лежання хворої тварини на твердій підлозі. При цьому
значно стискається шкіра, прилеглі знизу тканини, в них порушується
кровообіг, обмін речовин і як наслідок настає некроз, утворюється виразка, що
мас клінічні ознаки сухої або вологої гангрени. У першому випадку змертвіла
ділянка шкіри добре відмежована від прилеглих тканин, тверда і суха. Після
відторгнення її утворюється виразка. Пролежень, що ускладнюється
вологою гангреною, має ознаки гангренозної виразки. Набрякова виразка виникає від застою
крові внаслідок здавлювання або ослаблення серцевої діяльності у тварин. Вона
характеризується розвитком блідої та пухкої грануляційної тканини. Остання
легко руйнується за незначного натискання пальцями. Епідермізація
внаслідок гідратації прилеглої основи незначна, виразка не має тенденції до
загоювання. Суміжні тканини набряклі.
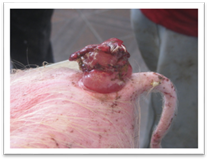
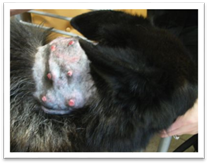
Фунгозна виразка має нерівномірні,
горбкуваті, складної форми грануляції, які іноді називають «диким м'ясом».
Своїм зовнішнім виглядом вони нагадують цвітну капусту або гриб. Поверхня
виразки вкрита слизово-гнійним ексудатом. Шкіра
навколо виразки набрякла і болюча, епітеліальної облямівки немає. Фунгозна виразка у тварин спостерігається частіше на
кінцівках. Цьому сприяють часті подразнення грануляційної тканини (удари,
зміщення пов'язок, скорочення м'язів, наявність секвестрів, сторонніх тіл
тощо, а також мікробне забруднення тканинних дефектів. Змозоліла (кальозна) виразка характеризується утворенням на
її поверхні товстого ущільненого шару фіброзної тканини з потовщенням
периферійних ділянок. Дно виразки плоске або кратероподібне.
Грануляції кальозної виразки мають мало судин,
блідо-рожеві, гладенькі, без зернистості, виділення незначні. Така виразка не
загоюється, не має епітеліальної облямівки, але має добре виражене змозоліле потовщення по краях. Змозоліла
виразка з'являється в ділянках шкіри, уражених склерозом. А якщо вона
локалізується на запальних поверхнях суглобів кінцівок, то може зумовити
контрактуру. Нейтрофічна виразка розвивається
внаслідок порушень трофіки тканин під час захворювання нервової системи.
Регенеративні процеси в ній майже не відбуваються. Грануляції бліді, в'ялі,
краї виразки потовщені, без епітеліальної облямівки. Суміжні тканини не
болючі, шкіра суха, стоншена. Нейротрофічна виразка
довго не загоюється, іноді прогресує, поширюючись на поверхні й у глибину
тканин. Лікування
спрямоване на усунення причини, що її викликала і підтримує існування
виразки, а також на стимулювання в ній регенеративних процесів. При
симптоматичних виразках головну увагу звертають на лікування основного
захворювання. При виразках застосовують загальне і місцеве
лікування. Загальне лікування спрямоване на
підвищення захисних сил організму за допомогою повноцінної годівлі та
відповідного утримання, а також застосування новокаїнових блокад, тканинної
терапії, зокрема переливання сумісної крові, антибіотикотерапії,
внутрішньовенного введення розчину кальцію хлориду. Місцеве лікування проводять з метою
впливу на існуючу мікрофлору і запобігання розвитку вторинної інфекції. Воно
також залежить від характеру виразки. При простій виразці застосовують різні
антисептичні засоби у вигляді порошків (йодоформу, ксероформу, стрептоциду та
ін.) або мазей (Вишневського, ксероформної, іхтіолової, цинк-саліцилової
тощо). Для прискорення відторгнення тканин і підвищення регенеративних властивостей
застосовують фізіотерапію (лампи солюкс, ртутно-кварцові, інфрафураж),
використовують УВЧ-діатермію, а також ферментні препарати. Атонічні та прогресуючі виразки намагаються
перетворити на прості. Поверхню прогресуючих виразок можна змазувати 5 %
спиртовим розчином йоду, зрошувати антисептичними розчинами. Для лікування змозолілих
і млявогранулюючих (атонічних) виразок застосовують
подразнювальні засоби (10% розчин йоду, скипидар, 10 % іхтіолову і камфорну
мазі), ультрафіолетове випромінювання, дарсонвалізацію, вологе тепло,
препарати, що містять вітаміни (риб'ячий жир, екстракт шипшини). Для
стимулювання регенеративних процесів використовують також припікальні засоби
(ляпіс, порошок калію перманганату, міді сульфату, цинку хлориду). Припікальні
засоби з наступним накладанням стискаючої пов'язки використовують також для
припинення посиленого росту грануляцій при фунгозних
виразках. При нейротрофічних
виразках найефективнішими є методи патогенетичної й стимулюючої терапії. Лікування виразок проводять також оперативним
шляхом. Висікають змозолілі або змертвілі тканини.
Невеликі виразки повністю видаляють у межах здорових тканин, а рану
зашивають. При фунгозних виразках видаляють тільки
розростання грануляцій та фіброзну тканину під ними, а епітеліальну облямівку
залишають. Якщо знаходять канали, то їх розширюють, видаляють сторонні тіла,
секвестри. Після операції доцільно, де можна, накласти стискаючу пов'язку,
яка перешкоджає розростанню грануляцій на поверхні дефекту і прискорює процес
його епітелізації.
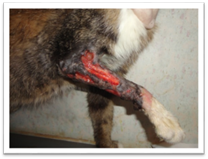
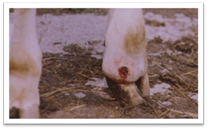
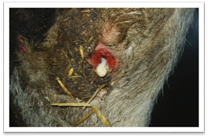
Нориця (fistula) — це патологічний канал у тканинах, який вкритий
епітелієм чи грануляціями і виходить із глибини на поверхню або сполучає
порожнини чи органи тіла між собою. Етіологія і симптоми.
Нориці можуть бути природженими (вади розвитку) або набутими
(патологічні), екскреторними (калова, сечова), секреторними (молочна,
слинна) та гнійними, до яких належать лігатурні нориці, пов'язані з
інфікуванням глибоких швів, нориці сторонніх тіл (метал, дерево, пластмаса
тощо). За будовою виокремлюють епітелізовані
(трубчасті) нориці, стінки яких вкриті епітелієм; губоподібні, коли
епітелій слизових оболонок порожнистого органа
виходить безпосередньо на шкірний покрив; гранулюючі
нориці — їхні ходи в тканинах вкриті грануляціями. Нориці бувають переважно поодинокими, рідше —
множинними. При остеомієліті, карієсі нориці, як правило,
довготривалі. Зовнішній отвір нориці нерідко набуває лійкоподібної форми.
Утворенню нориць передує поява неболючих або малоболючих
інфільтратів у м'яких тканинах, грудній, черевній стінках, у післяопераційній
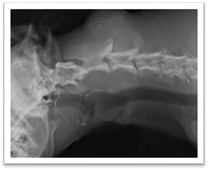
рані. Діагноз
установлюють з урахуванням анамнезу, симптомів, результатів зондування,
застосовують рентгенологічні методи обстеження — фістулографію (заповнення фістули контрастною масою).
Залежно від походження й характеру нориць під
час лікування намагаються застосовувати три основних методи: місцеве
лікування (санація гнійних нориць); загальне (за наявності нориці грудної чи
черевної порожнин, сечового міхура тощо — дотримання принципу лікування
інфікованих ран); оперативний метод — хірургічне видалення нориці. Закриття нориці порожнистих трубчастих органів
потребує пластичного заміщення дефекту; в окремих випадках вдаються до
оперативного видалення або до хімічного руйнування нориці (розчин нітрату аргентуму (срібла), гарячий парафін та ін.) органів, що секретують, наприклад слинної залози. За наявності
стороннього тіла норицю після знеболювання розсікають, видаляють тіло,
проводять її скарифікацію і накладають шви, нерідко з дренажами,
які видаляють на 3-тю добу. Можна ввести в норицю 10 % розчину димексиду з ліпазою (64 ОД на 20 мл розчину) з тимчасовим
тампонуванням її виходу назовні). У норицях із завершеним процесом
відторгнення мертвих тканин застосовують консервативне лікування —
припікання, новокаїнову блокаду, тканинну терапію, введення спеціальних
свічок: 0,25 - 0,5 % етакридин-вазелінову з додаванням 20 % воску, 30% вісмуту
та ін. Свічку вводять у норицевий канал у підігрітому вигляді, що сприяє
надалі добрій фіксації і не перешкоджає виділенню ексудату Питання для самоконтролю 3. Яку лікувальну допомогу застосовують при некротичних змінах внутрішніх органів? 6. Внаслідок чого виникають первинні виразки? 7. Чим характеризується прогресуюча виразка? 8. Чим характеризується декубітальна виразка? 9. На що спрямоване лікування виразок? 10. Що таке нориця? 11. Як встановлюють діагноз при норицях? 12. Які основні методи лікування застосовують при норицях? |
|||||||||||||||||||